降低內科病房壓瘡發生率專案
柳營奇美醫院 │ 5B
李長菁護理師

壹、前言
壓瘡易出現於臥床、醫療輔具壓迫、免疫力不足、老年、營養不良及大小便失禁病人。壓瘡發生不但增加治療痛苦,若未妥善照護導致傷口感染,引發敗血症而威脅生命,使得醫療成本及臨床護理時數增加,延長住院天數,產生醫療品質負面影響(李、胡,2012;吳、侯、黃,2015)。本病房為胸腔內科病房,2014年1月至6月平均壓瘡發生率攀升至1.69%,遠超過護理部的閾值<0.09%。臨床常接獲病家抱怨護師衛教翻身擺位方式不一致,或直到皮膚已明顯受損,才向醫護人員反應,故引發改善動機,藉此了解壓瘡高發生率的原因並進行改善。
貳、現況分析
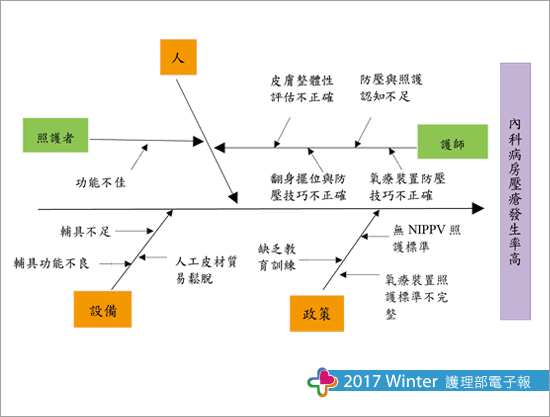
一、護師對預防壓瘡認知不足:進行17名護師「預防壓瘡及照護」知能測試,結果平均為70分,護師對壓瘡定義及預防壓瘡、氧療裝置防壓認知正確率明顯偏低。
二、護師翻身擺位與防壓技能不足:稽核皮膚照護完整率66%(33/50),原因:(一)對Braden scale評估時機與各項次的評分內容認知不一;(二)翻身輔具(枕頭、L枕)移位且扁平無彈性,護師未發現或及時更換,以致尾骶未懸空或小腿受壓。(三)氧療面罩鬆緊度不適當、配戴NIPPV面罩未使用防壓,或人工皮潮濕而鬆脫。
三、照顧者功能不佳,尤其是老年人與外傭,常將水球放置錯誤、床單及翻身單未維持平整。
四、缺乏NIPPV照護標準、氧療裝置照護標準不完整:查檢本院護理部制定有關皮膚照護與預防壓瘡、氧療照護之作業標準共有4項,內容無NIPPV防壓措施或面罩操作的注意事項。
五、翻身輔具功能不良及不足:普查結果發現48%(12/25)的L枕厚度已減少三分之一、76%(38/50)水球溶液量不足,皆無防壓效果。
六、缺乏預防壓瘡執行相關政策與教育訓練:17名護師表示對翻身防壓、NIPPV照護與操作,皆由臨床教師口頭指導或人員間分享相關的技能。
參、特性要因圖
肆、改善措施
一、舉辦預防壓瘡照護工作坊:採過三關方式,以「壓瘡與皮膚評估」、「翻身擺位與防壓」實作、「氧療使用與照護(含NIPPV)」實作三個主題。課後全員通過使用美皮蕾於臉部防壓、NIPPV面罩復位的技巧認證。
二、製作「翻身擺位衛教圖卡」(圖一):包含從備物、步驟與回覆示教重點,以達一致性,並將檔案存檔於每台行動護理車,以利隨時參閱。

三、製作臉部防壓敷料裁剪模型:與傷口護理師共同選擇合適的敷料及裁剪方式,完成美皮蕾裁剪模型(圖二)。

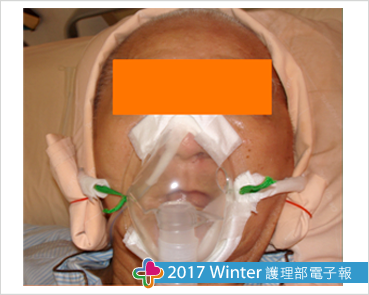
四、創新氧療裝置防壓方式:完成防壓輔具改良-安全髮箍(圖三)。
五、創新團體衛教執行方式:以「翻身擺位衛教圖卡」進行指導後,再於床邊實際指導翻身擺位技巧及防壓輔具使用。
六、建立皮膚照護稽核機制:小組長會議共識依「皮膚照護稽核表」持續稽核,設定閾值為>90%。
七、召開跨團隊合作會議,共同擬定NIPPV照護重點,達成五項共識。
八、建立輔具管理機制:完成L枕及枕頭、水球等輔具的汰舊更新,並指定負責人每月檢視數量與功能。
伍、結果評值
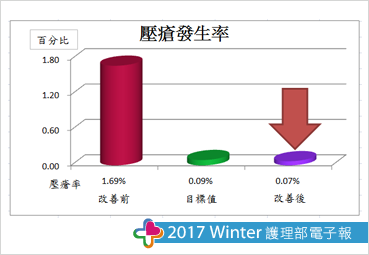
(一)專案實施後,統計2015年1月1日至6月30日壓瘡發生率由1.69%降為0.07%,下降1.62%,達成專案目的。
(二)預防壓瘡及照護知能平均分數由改善前70分,改善後提升至95分。
(三)皮膚照護完整率由改善前66%,改善後達94%(282/300)。
(四)皮膚照護標準化:皮膚照護列為單位品管指標項目之一,每月稽核皮膚照護完整率並持續改善。
(五)人員對進行皮膚照護團體衛教的反應良好,表示可優化衛教執行以節省護理工時,尤其是老年人與外傭。
陸、討論與結論
本專案進行初期,護師對NIPPV使用期間至少每四小時檢視臉部及頭頸部皮膚完整的防壓措施,常因病人病況不穩而怯步,實為專案過程之阻力。
專案小組多次於交接班與人員討論執行的困難與分享經驗,並強化皮膚照護的重要與預防重於治療的概念,最終內化至皮膚照護過程,壓瘡發生率由1.69%降至0.07%,遠超過本專案目的。對病人而言,可維護就醫安全;對護理師而言,是照護能力的肯定,且小組以「安全髮箍」參與護理部創新競賽,間接提升成就感與工作價值;對醫院而言,可避免因壓瘡導致延長住院天數而增加醫療成本,實為三贏。
柒、參考資料
李筱薇、胡瑞桃(2012).降低加護病房病人失禁性皮膚炎之發生率.長期照護雜誌,16(2),191-204。
李文怡、藍寶珍、翁嘉杏、林怡伶、蔡紋苓(2012).降低長時間俯臥手術病人臉部壓瘡發生率之專案.護理雜誌,59(3),70-78。
吳羽溱、宋宜倫、林瑱雯、李榮真(2015).降低亞急性呼吸照護病房壓瘡發生率之專案.安泰醫護雜誌,2(2),16-30。
林文綾、曾健華、鍾宜真、莊心筑、林筠嵐、張碧華(2014).運用皮膚照護群組模式降低肺癌住院病人壓瘡發生密度之成效.護理雜誌,61(2),85-94。
吳貞蓉、侯怡吟、黃禎婷(2015).降低內科加護病房新增壓瘡發生密度之專案.嘉基護理,15(1),6-18。
陳妮婉、張彩秀、張素蕙(2013).護理人員壓瘡預防行為之系統性文獻查證.澄清醫護管理雜誌,9(2),40-47。
溫宛虹、武香君(2014).降低某醫學中心感染科病房壓瘡發生率.安泰醫護雜誌,20(2),25-39。
Cox, J. (2011). Predictors of Pressure ulcer in adult critical care patients. American Journal of Clinical Care, 20(5), 364-375. doi: 10.4037/ajcc2011934
Cremasco, M. F., Wenzel, F., Zanei, S. S., & Whitaker, I. Y. (2013). Pressure ulcers in the intensive care unti: the relationship between nursing workload, illness severity and pressure ulcer risk. Journal of Clinical Nursing, 22(15-16), 2183-2191. doi: 10.1111/j.1365-2702.2012.04216. xEurope an Pressure Ulcer Advisory Panel. (2011). EPUAP-NPUPA guid from://www.epuap.org/guidelines/Final-Quick-Prevention.pdf

